Заболевания надпочечников - симптомы и лечение. Заболевания надпочечников – как проявляются симптомы.
Надпочечники формируются внутриутробно у плода уже в 2 месяца и начинают выполнять свою функцию – выработка большого количества разных гормонов.
Анатомия надпочечников
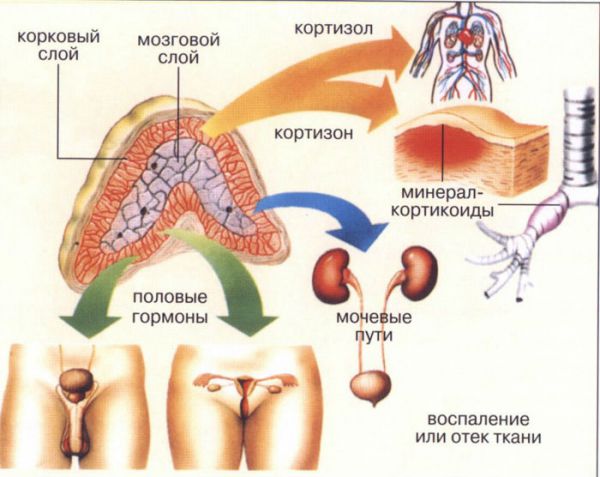
Надпочечники относятся к железам внутренней секреции, находятся у верхушки почки, на уровне X - XI грудных позвонков. Островки ткани по строению, как надпочечники, встречаются и в других органах: в брюшной полости вокруг аорты и нижней полой вены, у женщин – в области малого таза, у мужчин – в мошонке.
Хотя надпочечники являются парным органом, они асимметричны: правый надпочечник – треугольной формы, левый – полулунной. Покрыты они капсулой, и подразделяются по строению на несколько зон, которые функционируют как разные органы.
В надпочечниках представлены две части – корковая и мозговая. Две части очень отличаются между собой по строению. В процессе роста и развития организма они объединились в один орган. Корковая часть развивается из того же эпителия, что и половые железы. Этим объясняется схожесть и функционирование гормонов, которые продуцируют эти органы. Корковая часть надпочечников подразделяется на три зоны: клубочковая, пучковая и сетчатая.
Клубочковая зона располагается сразу под капсулой. Клетки верхнего слоя корковой зоны образуют клубочки, которые продуцируют минералокортикоиды – гормоны, регулирующие обмен минеральных веществ в организме.
В следующей зоне, под клубочковой клетки железы образуют пучки, расположенные перпендикулярно к поверхности – формируют пучковую зону корковой части. Основная функция пучковой зоны – синтез гормонов глюкокортикоидов: кортикостерон, кортизон и гидрокортизон. Они синтезируются из холестерина и координируют обмен углеводов, в частности глюкозы, а так же снижают воспалительные процессы.
Клетки сетчатой зоны корковой части своим строением образуют рыхлую сеть, что дает ей название. Клетки этой зоны продуцируют половые гормоны: андрогенный гормон (схожий по структуре с тестостероном яичек), прогестерон и эстроген. Эти все гормоны продуцируются не зависимо от пола человека, меняется только их количество.
Мозговая часть надпочечников располагается ближе к центру органа. Клетки округлой формы, образуют тяжи. Различают два типа клеток: светлые клетки (эпинефроциты) и темные (норэпинефроциты). Светлые клетки продуцируют гормон адреналин, а темные, в свою очередь – норадреналин. Эти два гормона называются катехоламины и имеют противоположное действие на организм.
При серьезных травмах или удалении надпочечников, изменения, произошедшие в организме, будут не совместимы с жизнью.
Патология надпочечников
Основная функция надпочечников – синтез гормонов. При нарушении нормальной работы этих органов происходят сбои которые связаны с недостаточностью того или иного гормона или, наоборот, чрезмерной продукцией гормонов.
Патологические процессы различаются в зависимости от недостаточной (гипофункция) или чрезмерной (гиперфункция) продукции гормонов.
Гипофункция
При гипофункции надпочечников отличают несколько проявлений: острая недостаточность, хроническая первичная или вторичная недостаточность.
Острая недостаточность надпочечников
Острая недостаточность может появиться и развиваться в результате травмы надпочечников, в том числе – родовой, кровоизлияния, при тромбозе сосудов, тяжелых инфекциях или операции.
При отсутствии лечения признаки болезни развиваются очень быстро:
- артериальная гипотензия (резко сниженное артериальное давление), острая недостаточность кровообращения;
- апатия и мышечная атония;
- нарушение всех функций пищеварения.
Хроническая недостаточность надпочечников или болезнь Аддисона.
Болезнь появляется при поражении корковой части двух надпочечников одновременно и приводит к снижению или прекращению синтеза гормонов (кортизола, альдостерона или андрогенов).
Причинами могут стать наследственные и приобретенные патологии:
- Туберкулез;
- Хронические токсические поражения надпочечников;
- Хронические болезни (сахарный диабет, заболевания щитовидной железы).
Вторичная форма болезни развивается в следствии поражения гипофиза или гипоталамуса.
Симптомы болезни Аддисона
Симптомы зависят от длительности заболевания и отсутствия концентрации определенного гормона.
- Дефицит кортизола . Развивается гипотония, мышечная слабость, повышенная утомляемость, снижение массы тела. Эти симптомы обусловлены недостатком глюкозы в крови. Так же снижается тонус желудка и как следствие – потеря аппетита, нарушение процессов пищеварения.
- Дефицит альдостерона . В результате нарушения электролитного баланса развивается мышечная слабость, артериальная гипотензия (стойкое снижение кровяного давления), ослабление сократительной функции сердечной мышцы. В результате потери Na в организме, происходит сгущение крови и развивается недостаточность выделительной функции почек. Может появиться эпизодическая диарея в результате выделения Na слизистой оболочкой кишечника.
- Дефицит андрогенов . Недостаток синтеза андрогенных гормонов приводит к задержке роста лобковых и подмышечных волос или полному их отсутствию у женщин, а так же к уменьшению мышечной массы. Менструальные циклы становятся не регулярными или совсем исчезают.
Клиническая картина болезни Аддисона проявляется постепенно в течение нескольких месяцев или лет, и некоторые симптомы могут оставаться незамеченными. Но одним из первых проявляется гиперпигментация кожи – потемнение кожных покровов и слизистых оболочек. Это обусловлено повышением выработки меланина (кожного пигмента).
Диагностируется болезнь Аддисона после определения концентрации гормонов в крови. Лечение назначает врач эндокринолог.
Гиперфункция
Чрезмерная продукция гормонов (гиперфункция) проявляется такими нарушениями надпочечников:
- Гиперплазия коркового слоя;
- Повышенная продукция альдостерона (синдром Конна, вторичный гиперальдостеронизм);
- Болезнь Иценко – Кушинга, синдром гиперкортицизма;
- Феохромоцитома.
Гиперплазия коркового слоя
Проявление гиперплазии характеризуется увеличением ткани коркового слоя. В результате орган увеличивается в объеме, но сохраняет первоначальную форму. Причинами гиперплазии корковой части может быть врожденная патология, узелковая гиперплазия или АКТГ обусловленная гиперплазия. Так же АКТГ - адренокортикотропный гормон, синтезируется гипофизом. Симптомы зависят от избытка продукции того или иного гормона.
Симптомы:
- ранний рост волос в лобковой или подмышечной области;
- высокий рост, не соответствующий возрастным показателям;
- раннее закрытие зон роста, при рентгенографии выявляется окостенение зон роста раньше, чем средневозрастные показатели;
- телосложения у девочек формируется по мужскому типу;
- маскулинизация наружных половых органов у девочки;
- менструации не наступают в пубертатный период, как результатом может оказаться - бесплодие;
- проявления акне, не только на лице, но и на плечах и груди;
- резкие перепады давления.
Проявления болезни можно исправить приемом гормональных препаратов.
Первичный гиперальдостеронизм (синдром Конна)
Гиперальдостеронизм проявляется избыточным выделением гормона альдостерона. Причиной может служить опухоль, доброкачественного характера (аденома), локализующаяся в клубочковой зоне коры надпочечника, тогда имеется в виду «синдром Конна». Новообразование продуцирует гормон альдостерон, отвечающий за регуляцию натриевого обмена в организме.
Симптомы:
- Сердечно-сосудистый симптом проявляется головными болями, головокружением, нарушением сердечного ритма.
- Нейромышечный симптом обусловлен снижением концентрации калия в организме, проявляется судорогами, мышечной слабостью, параличом нижних конечностей, внезапно появляющемся и исчезающим.
- Почечный симптом проявляется в результате гипокалиемии, и как следствие – дистрофия канальцевого аппарата почки.
Лечится оперативным путем. После удаления аденомы надпочечника симптомы исчезают у 90% пациентов вскоре после операции.
Вторичный гиперальдостеронизм
При вторичном гиперальдостеронизме повышенная продукция альдостерона чаще всего вызвана гипертрофией. Патология связана с избыточным содержанием натрия в крови и выведением калия. У пациентов развивается хроническая почечная недостаточность, периферические отеки, а так же изменения глазного дна. При высокой концентрации натрия в крови, в организме накапливается жидкость и развивается артериальная гипертензия.
Болезнь Иценко- Кушинга
Болезнь Иценко – Кушинга развивается как следствие поражения ткани гипофиза в результате травмы или новообразований в нем и характеризуется секрецией повышенного количества гормонов корковой зоны надпочечников. Причиной появления симптомов служит повышенное выделение гормонов глюкокортикоидов.
В результате проявляются симптомы заболевания:
- Ожирение по мужскому типу, жир откладывается в верхней части тела: на животе, плечах, груди, лице и спине. Лицо становится «луноподобным», а руки и ноги остаются худыми;
- Чрезмерный рост волос по телу и на лице у женщин (могу расти усы и борода);
- Сбои менструального цикла, а иногда бесплодие;
- Остеопороз (повышенная ломкость костей), иногда приводит к патологическим переломам;
- Артериальная гипертензия;
- Нарушение регуляции углеводного обмена, чувствительности к инсулину, что приводит к сахарному диабету;
- Сбои в работе иммунной системы проявляются образованием язв, гнойничковых поражений и хронических воспалительных процессов в почках или других органах.
Синдром гиперкортицизма
В отличие от болезни Иценко – Кушинга, синдром несет в себе группу заболеваний, которые провоцируют длительное, хроническое влияние на организм избытка гормонов глюкокортекоидов. Все проявления и симптомы схожи с болезнью Иценко – Кушинта, но изменения в гипофизе и гипоталамусе не являются причиной проявлений болезни.
- Одним из первых симптомов является ожирение с отложением жира на лице, плечах. Лицо выглядит круглым с присущим румянцем;
- Снижение тонуса мышц, или атрофия ягодиц и мышц брюшной стенки является частым проявлением патологии;
- Растяжки на коже (стрии) темно-фиолетового цвета – один из основных признаков синдрома.
Если причиной появления болезни и синдрома Иценко – Кушнга стала опухоль, единственный метод лечения – оперативный. Не редко после операции пациент нуждается в гормонозаместительной терапии.
Феохромоцитома
Феохромацитома – опухоль мозговой части надпочечников, развивается из хромаффинной ткани. Характеризуется активной выработкой гормонов адреналина или норадреналина. Наиболее часто диагностируется у женщин в среднем возрасте. Признаки проявления опухоли, зависят от продуцируемого ею гормона. Основным действием гормонов катехоламинов является сужение кровеносных сосудов, как результат – повышение артериального давления, увеличение частоты сердечных сокращений. Или же противоположное действие норадреналина.
Часто новообразование продуцирует гормоны в пульсирующем режиме, что проявляется резкими скачками артериального давления. Изменчивость и периодичность симптомов затрудняют диагностику феохромоцитомы. Лечение проводится путем оперативного вмешательства.
Общая диагностика
Постановка диагноза осуществляется после проведения лабораторных методов определения концентрации гормонов в крови. Так же необходим суточный анализ мочи на определение уровня выделяемых гормонов и микроэлементов. Второй немаловажный метод – УЗД обследование надпочечников на предмет изменений структуры и строения органа.
Лечение
В курс лечения могут входить несколько методов:
- Медикаментозная терапия;
- Гормональная терапия;
- Оперативное вмешательство.
Методы хирургического вмешательства показаны при опухолях разного вида, доброкачественных или злокачественных. Часто гормональная терапия незаменима при врожденных или приобретенных физиологических изменениях. Медикаментозная терапия в большей степени рассчитана на симптоматическое лечение.
Надпочечники – парные эндокринные железы. Они расположены симметрично – возле каждой почки и выполняют немало важных функций. Именно поэтому симптомы заболеваний надпочечников у женщин неплохо было бы знать, чтобы при необходимости вовремя распознать их. В противном случае у больной могут начаться серьезные проблемы со здоровьем, справиться с которыми так просто не получится.
Заболевания надпочечников у женщин
Основная функция органов – выработка адреналина, норадреналина и других гормонов. Вещества принимают участие в процессе метаболизма, стимулируют проявления реакций на внешние раздражители.
Специалисты считают нарушения в работе надпочечников довольно тяжелой проблемой. Из-за них организм начинает функционировать некорректно. Как показывает практика, чаще всего у женщин встречаются симптомы таких заболеваний надпочечников:
- Гиперальдостеронизм – патологический процесс, происходящий на фоне чрезмерной выработки корой надпочечников альдостерона. Причины заболевания бывают разными: нефрит в хронической форме, сердечная недостаточность, поражение тканей печени, цирроз.
- У женщин симптомы такой болезни надпочечников, как острая недостаточность коры , встречаются по причине послеродовых некрозов, аутоиммунных поражений гипофиза, онкологий, продолжительных инфекций.
- Адреногенитальный синдром – понятие, объединяющее в себе несколько разных врожденных патологий. Вызывают их мутации, происходящие на генетическом уровне.
- Иногда симптомы проблем с надпочечниками у женщин бывают вызваны опухолями . Сказать точно, от чего появляются новообразования, врачи затрудняются. Вполне вероятно, что виной всему – наследственная предрасположенность.
- Болезнь Аддисона – редкая патология. В результате этого недуга надпочечники перестают вырабатывать кортизол. Вызывать его может туберкулез, интоксикация, спровоцированная контактом с химическими веществами, аутоиммунные процессы.
- При синдроме Иценко-Кушинга гормоны надпочечников оказывают слишком сильное влияние на организм.
Основные признаки заболеваний надпочечников у женщин
Распознать гиперальдостеронизм можно по:
- мышечной слабости;
- признакам тахикардии;
- частым мигреням;
- судорогам;
- быстрой утомляемости;
- полиурии;
- запорам;
- отекам.
Среди симптомов такого нарушения работы надпочечников у женщин, как острая недостаточность коры, выделить следует такие:
- никтурия;
- ухудшение аппетита;
- появление пигментации на коже;
- диспепсия;
- гипотония;
- обильные потоотделения;
- холод в руках и ногах;
- психические расстройства;
- редкие мочеиспускания;
- внезапное резкое похудение;
- обмороки.
Гиперплазия проявляется:
- угревой сыпью;
- вирилизацией;
- увеличением клитора;
- нарушениям менструального цикла;
- уменьшением размера груди;
- нарушением водного баланса.
Если нарушения функции надпочечников у женщин вызваны опухолями, появляются такие симптомы:
- приступы повышенного давления;
- сухость слизистой во рту;
- синюшность кожи;
- паническое состояние;
- тошнота;
- рвота;
- головные боли;
- появление ломоты в суставах;
- раздражительность;
- одышка;
- боль в животе.

О роли надпочечников в организме людям далеким от медицины известно немного. Однако эти органы играют важнейшую роль в обменных процессах, которые протекают в человеческом теле. Патология со стороны этих эндокринных желез приводит к разнообразным отклонениям в организме. Чтобы разобрать детально, какие симптомы говорят о болезни, поговорим в первую очередь о том, какие имеются заболевания надпочечников у женщин.
Надпочечники – это парный орган, расположенный у верхних полюсов почек. Они состоят из коры, которая расположена более поверхностно, а также мозгового вещества. В коре имеется три слоя: наружный, средний и внутренний. Эти три слоя вырабатывают абсолютно разные по составу и действию гормоны. Верхний слой, клубочковый, вырабатывает альдостерон. Средний слой (пучковая зона) продуцирует глюкокортикостероиды. Внутренний слой (сетчатый) отвечает за производство андрогенов (половых гормонов). В мозговом веществе вырабатывается адреналин. Все регулируют обменные процессы в организме, действия их весьма разнообразно и жизненно важно. Именно поэтому от правильной работы надпочечников зависят многие процессы в организме.
Нарушение работы в этих органах связано обычно с недостаточным продуцированием того или иного гормона, а иногда и вовсе с отсутствием его выработки.
Общие симптомы нарушений со стороны надпочечников
В зависимости от недостатка или отсутствия продукции того или иного гормона надпочечников будет возникать определенная симптоматика. Но есть некая определенная тенденция в проявлении данной патологии.
Симптомы заболевания у женщин следующие:
- резкое изменение массы тела при сохранении обычного для человека питания, чаще всего рост веса;
- нарушения со стороны желудочно-кишечного тракта;
- появление избыточной пигментации по всему телу;
- появление волос на теле, как правило, в тех местах, оволосение которых характерно для мужчин;
- нарушение или отсутствие менструации;
- рост мышц по типу, характерному для мужчин.
Какие же виды болезней надпочечников у женщин различают?
Классификация патологий со стороны надпочечников
Все болезни данного органа можно разделить на две группы:
- обусловленные гиперпродукцией(недостаточностью) гормонов;
- обусловленные гипопродукцией(избытком) гормонов.
Болезни, связанные с гипопродукцией, делятся на 3 группы:
- первичная недостаточность (недостаток или полнейшее отсутствие функции коры надпочечников из-за первичного их поражения патологическим процессом) представлена болезнью Аддисона;
- вторичная недостаточность (снижение функционирования коры надпочечников из-за первичного патологического процесса в системе гипоталамуса и гипофиза);
- острая недостаточность.
Итак, разберем каждую группу отдельно.
Первичная недостаточность: болезнь Аддисона
Болезнь Аддисона обусловлена недостатком выработки гормонов, а именно кортизола, альдостерона, андрогенов. Чем же грозят такие проблемы со стороны этих органов?
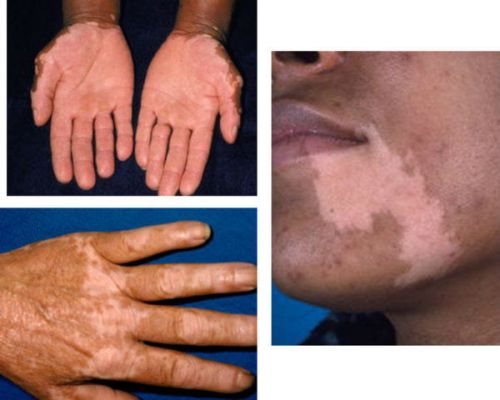
Возникают жалобы на следующие симптомы:
- сильно выраженную астению, быструю утомляемость, плохой аппетит, похудение с тенденцией к истощению, желание употреблять соленые продукты;
- тошноту, рвоту, болезненные ощущения в области живота разной локализации, иногда – понос;
- может нарушаться менструация у женщин;
- похудание разной степени, атрофические изменения мышц, снижение мышечной силы;
- окрашивание кожных покровов и слизистых. При этом кожа приобретает цвет загара или резко коричневый с оттенком бронзы. Пигментация проявляется сперва на открытых участках тела (конечности, лицо, область шеи), потом на закрытых участках.
Со стороны систем органов:
- сердечная система: снижение артериального давления, замедление сердцебиения, глухие тоны сердца;
- желудочно-кишечный тракт: во время обострения может случиться запор, рвотные позывы, печень увеличивается в размере;
- мочевыделительная система: снижение скорости клубочковой фильтрации;
- половая система: атрофические изменения в половых органах, вторичные половые признаки становятся менее выражены;
- неврологические изменения: агрессия, раздражительность, депрессия, судорожный синдром (как результат недостатка калия).
У женщин в результате нарушения продукции андрогенов помимо нарушения менструации может возникнуть бесплодие.
У больных со вторичной недостаточностью появляются практически те же симптомы, что у больных с аддисоновой болезнью, но отсутствуют кожные проявления.
Синдром и болезнь Иценко-Кушинга
Болезнь Иценко-Кушинга – гипоталамо-гипофизарное заболевание, характеризующееся излишней продукцией кортикотропина с гиперпластическими изменениями надпочечников и их избыточной продукцией (гиперкортицизмом).
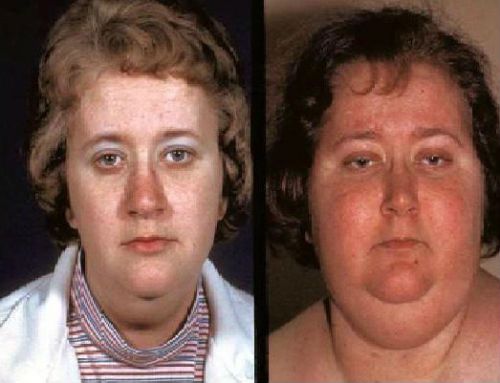
Синдром Иценко-Кушинга – ряд заболеваний коры надпочечников, сопровождающихся их гиперфункцией.
У женщин, имеющих этот недугом, появляется следующий перечень жалоб:
- плохой сон, боль в голове, быстрая утомляемость;
- появляются красные полосы на теле преимущественно в районе бедер и живота;
- прогрессирующий рост веса с возникновением ожирения;
- избыток роста волос на теле и лице, сухие кожные покровы;
- снижение либидо, нарушение менструации;
- постоянные болезненные ощущения в костях и мышцах;
- выпадение волос на волосистой части головы.
Характерны также и внешние изменения у таких женщин. Лицо становится лунообразным, жир в основном накапливается на животе, грудной клетке, ягодицах, а вот конечности остаются тонкими. Кожа мраморного оттенка, сухая. Появляется множество прыщей по всему телу. Виден избыток волос на лице (усы, борода). На теле много мелких кровоподтеков.
Со стороны систем органов:
- сердечная система: повышенное давление, которое сопровождается болью в затылочной области головы, снижением зрения;
- система дыхания: склонность к воспалению легких и бронхов;
- система пищеварения: воспаление десен, гастрит;
- система мочевыделения: возникновение мочекаменной болезни, воспаления почки;
- половая система: у женщин – воспаление слизистой оболочки влагалища, уменьшение размеров матки, отсутствие менструации;
- костно-суставная система: проявления остеопороза, который поражает позвоночник.
Осложнения болезни (синдрома) Иценко-Кушинга: глубокое нарушение в работе сердца, остеопороз с преимущественным вовлечением в процесс позвоночника.
Синдром Кона
Гиперальдостеронизм (синдром Кона) - синдром, наблюдающийся при излишнем образовании альдостерона корой надпочечников.
При этом синдроме появляются сильные боли в лобной доле головы, повышение давления, ухудшение зрения, нарушение ритма сердца, замедление сердцебиения, быстрая утомляемость, боли в мышцах, слабость, ощущение покалывания в теле, судороги. В результате повышенного удаления калия и накопления натрия таких людей мучает жажда, мочатся они чаще ночью, чем днем.
Из-за нарушения ph мочи учащаются случаи развития хронического пиелонефрита.
Феохромоцитома
Она представляет собой опухоль мозговой части надпочечников. Характеризуется избыточной выработкой адреналина, дофамина и норадреналина.
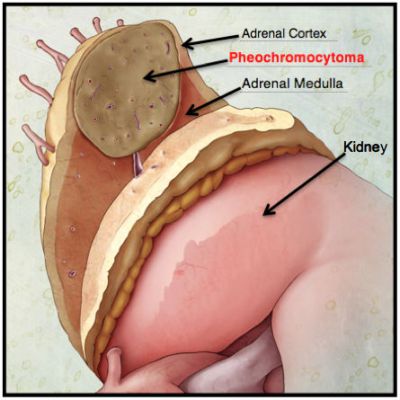
Феохромацитома, расположенная в корковом веществе надпочечников
Есть три формы данного заболевания:
- пароксизмальная (характеризуется адреналовыми кризами);
- постоянная (наличие артериального давления, но без кризов);
- смешанная (вместе с постоянным давлением возникают кризы).
Адреналовый криз обусловлен резким выбросом большого количества гормонов адреналина и норадреналина, а также в некоторой степени дофамина.
Такие кризы имеют следующие симптомы:
- внезапное чувство жара, головокружение, онемение конечностей;
- кожа бледная либо очень красная, зрачки резко расширены;
- головная боль, сердечная боль, боль в поясничной области и области живота;
- тревога, страх, возбудимость, потливость, сердцебиение;
- нарушение зрения;
- учащенное мочеиспускание;
- судороги;
- резкое повышение артериального давления до 250 на 180.
Криз заканчивается также резко, как и начинается. Конец его характеризуется потоотделением, разбитостью и мочеиспусканием до 3- литров.
Опухолевые заболевания
Так же существует ряд патологий, которые связаны с образованием опухолей в надпочечниках. Они носят злокачественный и доброкачественный характер. Появляются такие болезни из-за воспалительного процесса с последующим разрастанием в клетках надпочечников. Опухолевое образование может поражать и корковое вещество, и мозговое.
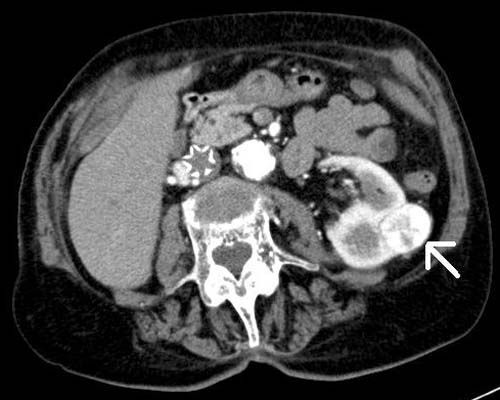
Компьютерная томография надпочечников с обнаружением опухоли
Среди данных заболеваний выделяют следующие:
- глюкокортикостерома;
- альдостерона;
- кортикоэстрома;
- андостерома.
Основные признаки опухолей надпочечников:
- повышенное артериальное давление;
- страх, раздражение, чрезмерное возбуждение;
- болезненные ощущения в животе и груди, которые сопровождаются иногда рвотой или тошнотой;
- появляются судороги, дрожь в мышцах, лихорадка;
- и у женского пола, и у мужского может меняться внешний вид;
- кожные покровы приобретают синюшность;
- половое развитие замедляется;
- увеличивается уровень глюкозы в крови.
Адреногенитальный синдром
Адреногенитальный синдром представляет собой группу наследственных нарушений образования кортикостероидов. Данный синдром является наследуемым по аутосомно-рецессивному типу. Суть его в том, что уменьшается образование одних кортикостероидных гормонов на фоне увеличения других.
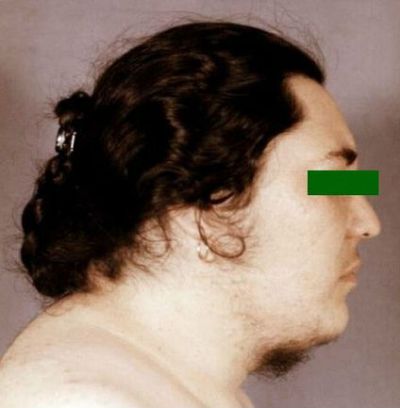
Женщина, страдающая адреногенитальным синдромом
Различают постпубертатную и пубертатную формы данного заболевания, а также классическую форму. При этой болезни в надпочечниках идет синтез большого количества андрогенов, а вот гормон гонадотропин выделяется в малой дозе. В результате этого в яичниках нарушается рост и созревание фолликулярных структур.
Итак, основными симптомами адреногенитального синдрома при врожденной форме является увеличение полового бугра, формирование пенисоподобного клитора. При рождении пол ребенка определить трудно. Данное явление имеет название ложный гермафродитизм. Он формируется за счет внутриутробной чрезмерной продукции андрогенов (в частности тестостерона).
При пубертатной форме все симптомы возникают при наступлении полового созревания. Менструация нерегулярная, большие промежутки между месячными, они скудные. Менструальный цикл наступает значительно позже (16-17 лет). Ярко выражен избыток оволосение по мужскому типу. Такие девушки имеют широкий плечевой пояс, узкие тазовые кости, недоразвитые молочные железы.
Постпубертатаная форма определяется чаще всего при попытках забеременеть. Характеризуется выкидышами, неразвивающейся беременностью. Оволосение нормальное, телосложение в данном случае женское.
Диагностика
Для диагностики поражения надпочечников используется широкий перечень методов обследования.В первую очередь врач назначает рутинные анализы. К ним относят общий анализ крови, общий анализ мочи и биохимический анализ крови. Данные анализы способны определить наличие воспаления в органе. Также он проводит внешний осмотр, выявляя возможные признаки заболевания (повышенное оволосение, стрии на теле).
Очень важным методом обследования является проба на гормоны, данный метод показывает отсутствие, нехватку или же избыток продукции гормонов коркового и мозгового слоев надпочечников (кортизол, адреналин и норадреналин, альдостерон, андрогены надпочечников).
Нехватка продукции гормонов говорит о снижении функции надпочечников. Также для диагностики используют рентгенологическое исследование костей черепа, чтобы определить размер гипофиза. Немаловажным методами является компьютерная томография и магнитно-резонансная томография.
С целью определить остеопороз, который развивается на фоне нарушения продукции гормонов надпочечников, используют рентгенологическое исследование костей скелета.
Селективная катетеризация вен надпочечников помогает определить локализацию опухоли и ее размеры.
Лечение надпочечников у женщин
Какой врач лечит, и какими методами? Начнем отвечать на эти вопросы. Лечить надпочечниковую патологию должны эндокринологи, поскольку надпочечники есть не что иное, как железы внутренней секреции. Конечно же, при появлении первых признаков болезни, человек обратится к терапевту, но грамотный специалист обязательно направит его к эндокринологу. В случае наличия опухоли в надпочечники оперативным лечением будет заниматься хирург.
В случае эффекта от гормонотерапии используется хирургическое вмешательство (как правило, при гормонозависимых опухолях)
Чтобы вылечить заболевания надпочечники, которые связаны с нарушением продукции гормонов, следует соблюдать следующие правила:
- ведение здорового образа жизни;
- прием витаминов;
- минимизировать стрессы.
Коррекция гормонального фона – самый главный пункт в лечении. Именно он позволяет минимизировать проявления гормонального дисбаланса, улучшает работу надпочечников.
При адреногенитальном синдроме лечение проводят при помощи глюкокортикостероидов, в частности дексаметазона. Он позволяет нормализовать работу надпочечников.
При гормонозависимых опухолях применяют также химиотерапию, которая снижает продукцию гормонов. Также применяется симптоматическое лечение: проводят коррекцию артериального давления гипотензивными препаратами, корректируют уровень сахара в крови.
Заключение
Болезни надпочечников являются серьезной проблемой, корректировать которую под силу только врачу. Задача пациента своевременно заподозрить проблему и обратится с ней в медицинское учреждение. Для этого нужно чутко относиться к своему организму, не игнорируя даже такие симптомы, как усталость.
Надпочечники – жизненно важные органы в организме человека. Они представляют собой парные железы внутренней секреции, которые располагаются у верхнего полюса почек. Надпочечники производят гормоны, принимающие участие в процессах обмена веществ, железы стимулируют проявление реакций на стресс, участвуют в поддержании постоянства внутренней среды организма. Нарушения в их работе приводят к возникновению различных заболеваний.
Заболевания надпочечников появляются по нескольким причинам. Нарушения в работе эндокринных желез обусловлены либо усиленной секрецией гормонов, либо подавленной. Такая патология возникает в результате:
- нарушений функций головного мозга, которые влияют на активность выработки гормонов в надпочечниках;
- воспалительных заболеваний;
- появления новообразований в надпочечниках;
- нарушения кровообращения;
- врожденной патологии.
Болезни
Заболевания надпочечников подразделяют на несколько видов:
- Синдром Нельсона или острая надпочечниковая недостаточность.
- Болезнь Аддисона или хроническая надпочечниковая недостаточность.
- Синдром и болезнь Иценко – Кушинга.
- Феохромоцитома – опухоль мозгового вещества надпочечников, которое производит адреналин и норадреналин.
- Опухоли коры надпочечников: андостерома, глюкокортикостерома, альдостерома, кортикоэстрома, глюкоандростерома и др.
Синдром Нельсона: симптомы и лечение
Острая надпочечниковая недостаточность характеризуется внезапным и значительным снижением функциональных резервов коры надпочечников. Болезнь сопровождаются резкой адинамией, сосудистым коллапсом, постепенным затемнением сознания. Пациенты жалуются на следующие симптомы:
- общая слабость;
- упадок сил;
- отсутствие аппетита;
- гипотония;
- проблемы с кожей, пигментация;
- похолодание конечностей;
- нитевидный пульс;
- метеоризм;
- изменение стула;
- похудение;
- заторможенность;
- головная боль;
- никтурия и др.
При синдроме Нельсона показана заместительная глюкокортикоидная терапия (гидрокотизон), коррекция электролитных расстройств (изотонический раствор натрия, 10-20% раствор глюкозы). Помимо этого врачу необходимо вылечить заболевание, вызвавшее манифестацию процесса.
Это заболевание связано с недостаточной секрецией . Выделяют первичную, вторичную и третичную хроническую недостаточность. В большинстве случаев болезнь Аддисона развивается по причине аутоиммунной деструкции коры надпочечников. Кроме того, на появление хронической надпочечниковой недостаточности влияют следующие перенесенные заболевания: туберкулез, сифилис, амилоидоз, заражение грибковыми инфекциями, ВИЧ, метастазы опухолей и др. Пациенты с таким диагнозом жалуются на постепенное нарастание утомляемости и мышечной слабости.
Симптомы заболевания:
- желудочно-кишечные расстройства (потеря аппетита, тошнота, рвота, реже – поносы);
- гиперпигментация кожи – появление бронзового или коричневого отека на ладонных линиях, вокруг ареолы сосков, возле анального отверстия, на слизистых полости рта и др.;
- гипотония;
- потеря массы тела;
- снижение либидо у женщин – исчезновение подмышечного и лобкового оволосения;
- нарушения функции центрально-нервной системы;
- приступы гипогликемии – потливость, слабость, чувство голода;
- депрессия и раздражительность.
Болезнь Аддисона встречается как у мужчин, так и у женщин в возрасте от 20 до 40 лет. Заболевание диагностируется при повышении уровня калия и креатинина при сниженном уровне натрия, оно сопровождается снижением уровня глюкозы в крови во время проведения глюкозотолерантного теста. Радиоиммунные методы определяют уровень свободного кортизола в моче и в крови.
Помимо вышеперечисленных методов диагностика хронической надпочечниковой недостаточности включает в себя исследование АКТГ, которое дифференцирует первичную и вторичную форму заболевания, и фармакологические тесты.
Чтобы вылечить болезнь Аддисона, в первую очередь нужно ликвидировать патологию.
Для этого врачи назначают:
- медикаментозную терапию сепсиса, грибковых инфекций, туберкулеза;
- лучевую терапию при опухолях надпочечников, гипофиза;
- операцию – удаление аневризмы и опухоли;
- применение глюкокортикоидов и анаболических стероидов;
- диетотерапию;
- прием витаминных комплексов.
Синдром и болезнь Иценко – Кушинга
Клинический синдром развивается в результате усиленной стимуляции головным мозгом синтеза тропных гормонов, стимулирующих работу надпочечников или длительного приема синтетических глюкокортикоидов. Признаки заболевания:
- истончение кожи;
- атрофия мышц живота, плечевого пояса и нижних конечностей («лягушачий живот», «паучьи пальцы» и др.);
- психоэмоциональные нарушения;
- избыточный рост волос;
- образование фиолетовых растяжек – стрий;
- ожирение в области груди, живота, лица и шеи;
- длительное заживление ран;
- появление специфического «овечьего запаха» и др.
Чаще всего заболевание диагностируется при первом же осмотре. Пациенту назначают МРТ, компьютерную томографию, методы дифференциальной диагностики (определение уровня кортизола в крови, суточное количество свободного кортизола в моче и др.) и фармакологические пробы. Вылечить надпочечники при синдроме Иценко – Кушинга можно только хирургическим путем. Прогноз в большинстве случаев благоприятный. Исключением являются опухоли весом более 100 г. Противопоказания к операции – выраженная диссеминация процесса.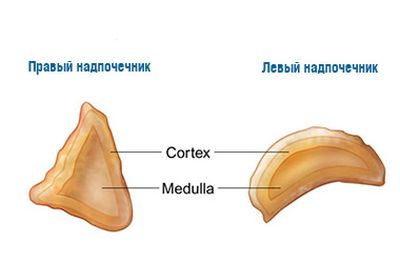
Феохромоцитома
Феохромоцитома – опухоль мозгового слоя надпочечников, при которой в кровь выбрасывается большое количество адреналина и других биогенных аминов. На 10000 населения данное заболевание встречается у 1-3 человек. Симптомы:
- головные боли, сопровождающиеся тошнотой и рвотой;
- артериальная гипертензия;
- учащенное сердцебиение;
- слабость;
- потливость;
- паника;
- потеря веса;
- бледность кожных покровов;
- расширение зрачков.
Наиболее опасным осложнением феохромоцитомы является катехоламиновый криз. Он имеет отчетливую семейно-наследственную предрасположенность и характерен для мужчин в возрасте 20-30 лет. Лечить феохромоцитому можно только оперативными методами. Для купирования катехоламинового криза назначают прием препаратов фентоламина и прозазина. Если после удаления опухоли поражения почек и сердечно-сосудистой системы не достигли необратимой стадии, то пациент выздоравливает.
Опухоли коры надпочечников
Болезни надпочечников часто возникают по причине появления новообразований. В 65% случаев заболевание провоцируется альдостеромой, в 30-40% случаях – двухсторонней гиперплазией надпочечников. Также встречаются и другие виды опухолей:
- глюкокортикостерома – опухоль, выделяющая в основном глюкокортикоиды;
- кортикоэстрома – опухоль, выделяющая эстрогены, обычно вызывает гинекомастию у мужчин;
- андостерома – опухоль, которая секретирует преимущественно андрогены;
- глюкоандростерома – смешанное новообразование.
В своих жалобах пациенты выделяют следующие признаки заболеваний: мышечная слабость учащенные ночные мочеиспускания, артериальная гипертензия, судороги и др. Болезнь диагностируется путем прохождения гормональных исследований, КТ и МРТ. Лечение надпочечников оперативное – адреналэктомия или иссечение опухоли.
Вылечить надпочечники можно без лекарств и прочего физического вмешательства. Современная медицина к сожалению очень часто борется только с последствиями заболевания, а на самом деле нужно искать причину. Полностью вылечить, исцелить надпочечники без последствий и операций могут целители. При данном методе лечения воздействие происходит на энергетическом уровне как на сам повреждённый орган, так и на причину болезни.
Эндокринная система человека состоит из многих органов, которые тесно связаны между собой и деятельность которых зависит от массы факторов. Одной из частей такой системы являются надпочечники. Эти органы представляют собой парные железы, они расположены около каждой почки. Надпочечники принимают активное участие в обменных процессах, вырабатывают разные гормоны и выполняют прочие важные функции. Поэтому нарушения в их деятельности довольно быстро отражаются на самочувствии и требуют к себе пристального внимания и адекватной терапии. Давайте поговорим о том, какие бывают заболевания надпочечников, симптомы и лечение их рассмотрим.
Какие бывают болезни надпочечников?
Симптомы заболевания надпочечников
И первичная и вторичная разновидность гиперальдостеронизма дает о себе знать ощущением мышечной слабостью, регулярными приступами мигрени и периодической тахикардией. Пациенты жалуются на быструю утомляемость, полиурию и судороги. Их беспокоит чувство онемения конечностей.
При острой недостаточности коры надпочечников больные сталкиваются с резким упадком сил и общей слабостью. У пациентов появляются приступы диспепсии, у них нарушается аппетит, и появляются признаки пигментации на поверхности кожи. Патологические процессы при такой болезни вызывают гипотонию, сильное похудение и изменения стула. Довольно часто острая недостаточность коры надпочечников становится причиной гипогликемии и никтурии.
При гиперплазии коры надпочечников , которая протекает в острой форме, пациенты сталкиваются с вирилизацией (маскулинизацией). У них наблюдается раннее оволосение области лобка, а также появляются угревые высыпания. При таком нарушении у пациенток слишком поздно начинаются первые менструации.
Феохромоцитома дает о себе знать приступами артериальной гипертензии, синюшностью кожных покровов. Пациенты отмечают приступы паники и судорог, у них возникают болезненные ощущения и чувство ломоты в суставах. Патологические процессы вызывают тошноту и рвоту, а также приводят к . Частым симптомом такой болезни считается еще и одышка.
Болезнь Аддисона проявляется депрессивными состояниями, нарушениями глотательного рефлекса и снижением артериального давления. Пациенты с такой проблемой жалуются на , у них наблюдаются нарушения в деятельности центральной нервной системы и чрезмерная агрессивность. Патологические процессы при болезни Аддисона приводят к снижению аппетита, уменьшению массы тела, к тремору в конечностях и к появлению непреодолимого чувства жажды.
Как корректируются заболевания надпочечников, лечение им какое эффективно?
В большей части случаев недуги надпочечников лечатся консервативно, доктора принимают меры по восстановлению нормального уровня гормонов, а также по коррекции сопровождающих болезнь патогенных факторов.
Терапия гиперальдостеронизма зависит от причины, вызвавшей такое заболевание. Так альдостеронизм и рак надпочечников устраняются при помощи оперативного вмешательства – адреналэктомии (устранение пораженного надпочечника). Оперативное вмешательство проводится и при доброкачественных опухолевых формированиях. Операция может быть как полостной, так и эндоскопической, в зависимости от типа болезни и от состояния пациента.
При двусторонней гиперплазии коры надпочечников проводят консервативную терапию с использованием спиронолактона либо амилорида в сочетании с ингибиторами АПФ, а также антагонистами кальциевых каналов. Если гиперальдостеронизм поддается коррекции глюкокортикоидами, препаратами выбора обычно становятся гидрокортизон либо дексаметазон.
Недостаточность коры надпочечников устраняется при помощи заместительной терапии гормонами: глюкокортикоидами, а иногда и минералкортикоидами. Такие лекарства применяются и при болезни Аддисона.
Если у пациента наблюдается серьезный дефицит кортизола, ему может понадобиться введение жидкостей, а также натрия и прочих минеральных элементов. В том случае, если патологические нарушения вызваны дефицитом альдостерона, прибегают к синтетическому альдостерону. А коррекция нехватки андрогенов устраняется при помощи синтетического тестостерона.
Пациентам с болезнями надпочечников показано диетическое питание. Проведение консервативной терапии требует постоянного мониторинга количества гормонов в крови.
К счастью, с большинством заболеваний надпочечников вполне можно справиться. Но в некоторых случаях пациентам приходится принимать лекарства в течение всей жизни.
Для устранения патогенных факторов, сопровождающих болезнь, о которой мы и продолжаем говорить на этой странице www.сайт, могут применяться противовирусные и антибактериальные препараты. Кроме того в ряде случаев неплохой эффект дают методики альтернативной медицины – средства фитотерапии и пр. Так довольно часто лечение болезней надпочечников проводится с использованием настоя из герани и настойки из подснежников. Еще нужно помнить и о полезности поливитаминных средств.
Терапия болезней надпочечников должна осуществляться под присмотром квалифицированного эндокринолога.
Екатерина, www.сайт
Google
- Уважаемые наши читатели! Пожалуйста, выделите найденную опечатку и нажмите Ctrl+Enter. Напишите нам, что там не так.
- Оставьте, пожалуйста, свой комментарий ниже! Просим Вас! Нам важно знать Ваше мнение! Спасибо! Благодарим Вас!
- Молитвы от блуда Кому помолиться от блуда в семье
- Сила позитивного мышления — Пил Норман Винсент Пил норман сила позитивного мышления читать pdf
- Литературный вечер "жизнь и творчество марины ивановны цветаевой" Лит вечер посвященный цветаевой в библиотеке
- Страховые компании с отозванными лицензиями Ли лицензия у страховой
